ما الذي يغيب عن مسعى التغطية الصحية الشاملة؟
عدم المسعدم المساواة في الرعاية الصحية هو أكبر أزمة صحية اليوم.
7 إبريل 2026 · 5 دقائق
Image on right by aleksandarlittlewolf/Freepika
مقال رأي
بقلم هايس وُلراڤِن، مدير قطاع الصحة في شبكة الآغا خان للتنمية
- يهدف الهدف الثالث من أهداف التنمية المستدامة إلى تحقيق التغطية الصحية الشاملة بحلول عام 2030. وقد انخفض عدد البلدان التي تعاني ضعف التغطية من 55 بلدًا في عام 2000 إلى ثمانية بلدان فقط في عام 2023، مع تسجيل أسرع وتيرة تقدّم في الدول التي كانت الأكثر تخلّفًا عن الركب.
- إلا أنّ وتيرة هذا التقدّم تباطأت في السنوات الأخيرة؛ ففي كثير من الأحيان يُستبدل غياب الرعاية الصحية برعاية رديئة، ولا تزال الفجوات الصارخة قائمة بين الفئات المختلفة.
- تبرز الحاجة اليوم إلى تنظيم التكنولوجيا والمعرفة والموارد المالية على نحو أكثر كفاءة واستدامة، بما يضمن وصول الخدمات الصحية إلى الفئات الأكثر ضعفًا.
التغطية الصحية الشاملة: مبنية على وهم
إنّ المسعى العالمي لتحقيق التغطية الصحية الشاملة لا يمرّ بمجرّد انحراف عن مساره، بل يعاني خللًا بنيويًا عميقًا. فبعد عشر سنوات على إقرار الأمم المتحدة ضرورة تسريع وتيرة التقدّم نحو التغطية الصحية الشاملة، ومع انقضاء ما يقارب نصف المدة المحددة لتحقيق أهداف التنمية المستدامة لعام 2030، بات من الضروري أن ينتقل النقاش من التركيز على "الوصول" إلى التركيز على "الجودة".
لقد توسّع نطاق الخدمات الصحية في بلدان كانت متأخرة سابقًا، غير أنّ هذا التقدّم استند إلى وهمٍ مفاده أن مجرد إتاحة الوصول إلى الرعاية الصحية كافٍ لتحقيق رعاية صحية عادلة للجميع.

الوصول إلى الرعاية الصحية عالمياً: 2000 مقابل 2023
مؤشر التغطية بخدمات الرعاية الصحية الشاملة، حسب البلدمرّر المؤشر فوق أي بلد لرؤية درجة التغطية الصحية الشاملة الخاصة به
يقيس مؤشر التغطية بخدمات التغطية الصحية الشاملة الوصول إلى الخدمات الصحية الأساسية على مقياس من 0 إلى 100، ويشمل تنظيم الأسرة، وصحة الأم والطفل، والتحصين، وعلاج الأمراض المعدية وغير المعدية. وهو مؤشر أهداف التنمية المستدامة 3.8.1.
لكن الواقع يظهر أن "غياب الرعاية" يحل محله سريعًا "رعاية رديئة".
يؤكد تقرير مشترك صادر عن منظمة الصحة العالمية والبنك الدولي أن الوصول العالمي إلى الخدمات الصحية قد تحسّن بشكل ملحوظ، غير أنّ الجودة والاستمرارية والمرونة ما تزال تتفاوت تفاوتًا حادًا بين البلدان. وبالنسبة لمليارات البشر حول العالم، تحوّلت التغطية الصحية الشاملة إلى وعدٍ فارغ؛ إذ افترض كثيرون أن توسيع نطاق التغطية وإلغاء الرسوم المفروضة على المستخدمين سيقود تلقائيًا إلى تحقيق العدالة الصحية، لكن التجربة أثبتت أن هذا الافتراض غير صحيح.
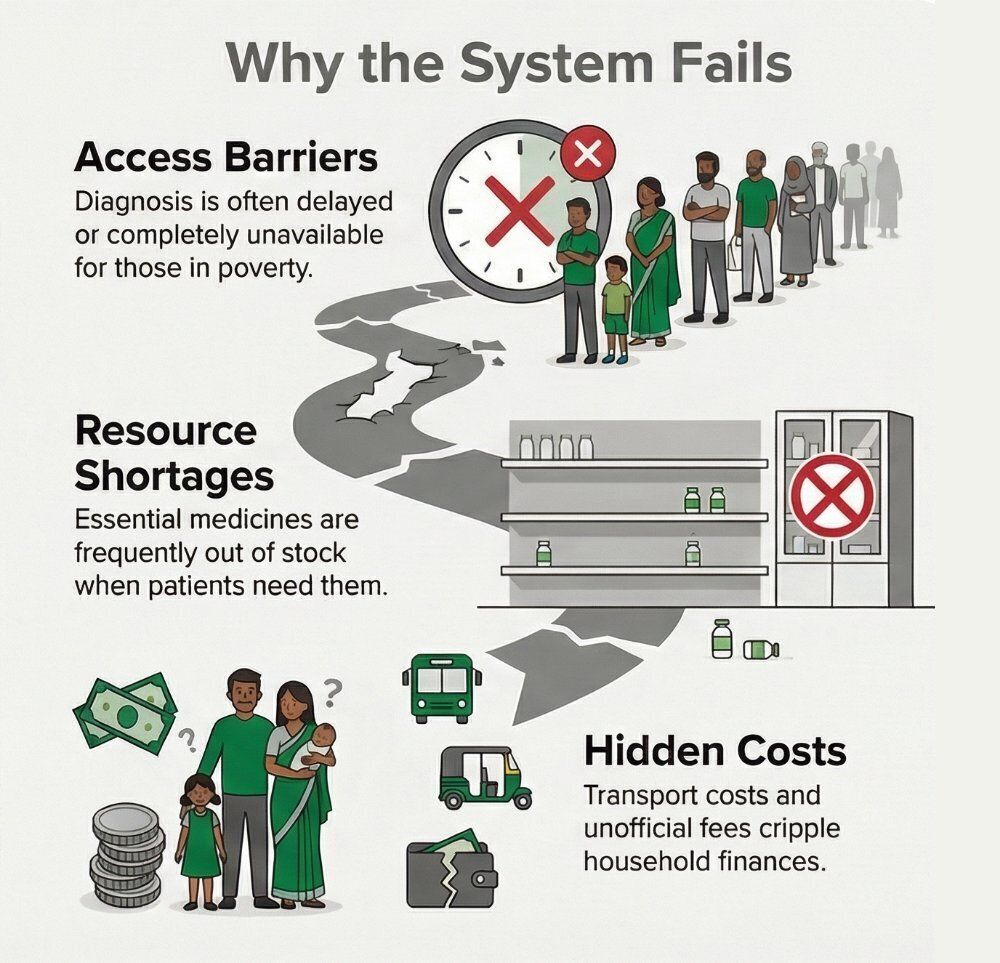
تترافق التغطية الصحية الشاملة حالياً مع تفاوتات عميقة. فعلى غرار جوزيف، قد يحظى المريض الفقير بتأمين رسمي. ومثل فاطمة، قد يُعفى من رسوم الاستشارة. إلا أن نظام الرعاية الصحية لا يزال يخذله عندما:
- تكون الفحوصات التشخيصية غير متوفرة أو متأخرة؛
- تنفد الأدوية الأساسية بشكل متكرر؛
- تكون الكوادر الطبية مثقلة بالأعباء، مما يؤدي إلى متابعة غير كافية أو مجزأة؛
- تفرض المستشفيات المرجعية رسوماً غير رسمية؛ أو
تظل التكاليف الشخصية للنقل والفحوصات التشخيصية والأدوية كارثية، مما يشلّ الموارد المالية للأسرة.
وهنا، تُعد التغطية انتصاراً للبيروقراطية – ولكنها هزيمة للمريض. فالنظام يحقق أهداف التغطية الصحية الشاملة على الورق، ولكنه يفشل بسبب انهيار الجودة على امتداد مسار الرعاية. لذا، يجب ألا يُقاس الإنصاف بعدد الأشخاص «المشمولين بالتغطية»، بل بمدى قدرة النظام على تقديم رعاية ذات جودة ملائمة باستمرار لأولئك الذين هم في أمسّ الحاجة إليها.

في السابق، كان المرضى يُوصَفون بأنهم يفتقرون إلى المعرفة ويواجهون قيودًا مالية وعوائق جغرافية. أمّا اليوم، فقد أصبحوا أكثر اطّلاعًا ولكن أقل حماية؛ إذ بات المرضى يدركون حقوقهم والعلاجات المتاحة، غير أنّ إخفاق الأنظمة الصحية في توفير هذه الخدمات يقوّض ثقتهم بمقدّمي الرعاية.
وفي الوقت نفسه، تتغيّر أنماط المرض نفسها؛ فالأمراض المزمنة ــ مثل أمراض القلب والأوعية الدموية والسكري وفيروس نقص المناعة البشرية ــ تفرض ضغوطًا اقتصادية طويلة الأمد على أنظمة الرعاية الصحية. كما أصبح تعدّد الأمراض، أي تزامن الأمراض المعدية مع الأمراض غير المعدية وحالات الصحة النفسية والاعتلالات الجسدية، أكثر شيوعًا من أي وقت مضى. وفي ظل هذا التعقيد المتزايد، باتت الأنظمة الصحية القائمة على برامج عمودية مخصّصة لأمراض بعينها عاجزة هيكليًا عن الاستجابة بفعالية.
الأنظمة لا البرامج: تفويض لتحقيق العدالة
تتسم حوكمة الصحة العالمية اليوم بتعدد المؤسسات وغياب الانسجام فيما بينها، إلى جانب تغيّر أولويات المانحين، وضعف المساءلة، وتضارب السياسات، والعمل في جزر مؤسسية منعزلة؛ وهي عوامل تؤدي حتمًا إلى رعاية صحية متدنية الجودة. وما نحتاج إليه هو قدرة أكبر على تنظيم التكنولوجيا والمعرفة والموارد المالية بطرق تخدم الفئات الأقل حظًا على نحو مستدام.
يُعدّ التحوّل من التركيز على البرامج إلى التركيز على الأنظمة التي تُحقق العدالة خطوة كفيلة بإحداث فرق ملموس، وهو تحوّل يتطلّب ما يلي:
- إعادة التركيز على الرعاية الصحية الأولية: فهي الوسيلة الأكثر فعالية لتوسيع نطاق الخدمات وتحقيق العدالة الصحية. ويمكن لنهج طب الأسرة أن يرسّخ الرعاية من خلال علاقات موثوقة ومستمرة، بما ينقل التركيز من العلاج العرضي المتقطع إلى إدارة مخاطر الحياة والمرض والتعافي والرعاية على امتداد العمر. ويمتاز هذا النهج بتصميم فريد يتيح له التعامل مع عدم اليقين في التشخيص، وإدارة تعدّد الأمراض الذي بات يحدد عبء المرض في عالم اليوم.
- جعل الجودة أمرًا غير قابل للتفاوض: لقد بلغت التغطية الصحية الشاملة حدودها القصوى من دون جودة. نحن بحاجة إلى وضع معايير دنيا للجودة تنطبق على الجميع، بغضّ النظر عن نوع المنشأة أو موقعها الجغرافي. كما ينبغي أن يوجَّه الاستثمار نحو مجالات التشخيص والإشراف والإحالة وأنظمة التعلّم. ويجب أن ترتبط المساءلة بمخرجات صحية قابلة للقياس، لا بمجرد مؤشرات للاستخدام. وتوفّر مؤسسات مثل "سيف كير" (SafeCare) ــ التي تقيس الجودة وتعتمدها وتضع معايير للمقارنة المرجعية ــ أدوات حيوية لدفع عجلة رعاية أكثر كفاءة وأمانًا.
- بناء القدرة على الصمود لحماية العدالة: إن النظام الصحي الذي ينهار تحت الضغط ــ سواء كان ذلك بسبب جائحة، أو كارثة مناخية، أو صراع ــ هو نظام يفتقر إلى العدالة بطبيعته. لذا، فإن الأنظمة المرنة التي تضمن استمرارية الخدمات الأساسية، وتحمي العاملين في القطاع الصحي، وتحافظ على سلاسل التوريد، تعد أمرًا حيويًا.



الابتكار يجب أن يمنح الأولوية للفئات الهشة
يجب أن تكون الابتكارات الموجّهة إلى الفئات السكانية الأكثر احتياجًا بسيطة، ومموّلة من القطاع العام، ومصممة للبيئات محدودة الإمكانات. ففي مناطق نائية شمالي باكستان، حيث ترتفع معدلات وفيات حديثي الولادة، تُقدَّم مجموعة رعاية متكاملة منخفضة التكلفة مباشرة إلى النساء الحوامل عبر البنية التحتية للصحة المجتمعية، إلى جانب تدخلات قائمة على الأدلة للأمهات والمواليد. ويُظهر هذا المثال كيف يمكن للرعاية أن تصل بفعالية إلى المناطق الهشّة.
وينبغي إعطاء الأولوية لبروتوكولات العلاج المبسّطة والاختبارات السريعة، كما يجب أن يكون تقديم الخدمات الصحية للأمراض المزمنة ــ مثل السكري والسرطان ــ متكاملًا ومتمحورًا حول المريض. وتحمل الصحة الرقمية وعودًا كبيرة، شرط أن تصل إلى سكان المناطق الريفية، وكبار السن، والفقراء، وغير الموثقين، ومن يملكون مهارات محدودة في القراءة والكتابة. ويجب تصميم الابتكارات بما يعزّز الأنظمة الصحية ويمنح الأولوية للنتائج طويلة الأمد، بدلًا من الاقتصار على الاستجابات الإنسانية قصيرة الأجل.
الخلاصة واضحة: ينبغي أن نتوقف عن اعتبار توسيع نطاق العمل في المناطق الهشّة أمرًا "عالي المخاطر". فهذه هي البيئات التي يكون فيها الفقراء أكثر عرضة للرعاية غير الآمنة، وهي الأماكن التي تتعطل فيها مسارات الابتكار في الغالب.
خيار سياسي
لا يمكن للتغطية الصحية الشاملة أن تعتمد على المساعدات المتقلبة، أو على المدفوعات المباشرة من جيوب المرضى، أو على مخططات التأمين المجزأة. بل يتطلّب الأمر التزامًا بتمويل محلي تصاعدي، وبآليات تجميع للمخاطر تضمن دعمًا متبادلًا فعليًا للفقراء، وتُحفّز الرعاية الصحية الأولية القائمة على الجودة. إن تحقيق العدالة يقتضي إعادة توزيع مقصودة للموارد، لا تغطية تتسرّب من الأعلى إلى الأسفل.
في نهاية المطاف، تُعدّ التغطية الصحية الشاملة خيارًا سياسيًا؛ لذلك يتعيّن على القادة منح الأولوية لصحة السكان على المدى الطويل، وتعزيز المساءلة أمام المجتمعات. ولا يمكن لمقدّمي الخدمات الصحية وحدهم تحقيق العدالة الصحية، إذ يظلّ التصدي للمحددات الاجتماعية والبيئية للصحة أمرًا حيويًا.
وبحلول عام 2030، يجب أن تعني التغطية الصحية الشاملة حماية الجميع من المعاناة التي يمكن تجنّبها طوال مسيرة الحياة، بغضّ النظر عن الدخل أو النوع الاجتماعي أو الموقع الجغرافي أو الدين أو الأزمات. ولا يمكن القبول بما هو أقل من ذلك إذا أردنا بناء نظام صحي عادل ومستدام بحق.