Что упускается из виду в погоне за всеобщим охватом услугами здравоохранения
Неравенство в оказании медицинской помощи — крупнейший кризис здравоохранения современности
Недоступно · 7 Апрель 2026 · 5 Мин.
Изображение справа от aleksandarlittlewolf/Freepika
Мнение
Автор: Гийс Валравен, директор по вопросам здравоохранения Организации Ага Хана по развитию (АКДН)
- Цель устойчивого развития № 3 (ЦУР 3) предполагает достижение всеобщего охвата услугами здравоохранения (ВОУЗ) к 2030 году. Число стран с критически низким уровнем охвата сократилось с 55 в 2000 году до восьми в 2023 году, причем наиболее стремительный прогресс наблюдался в государствах, которые ранее отставали сильнее всего.
- Однако темпы роста замедлились. Слишком часто на смену полному отсутствию медицинской помощи приходит помощь ненадлежащего качества. Глубокое неравенство сохраняется и по сей день.
- Нам необходимо более эффективно распределять технологические, интеллектуальные и финансовые ресурсы, чтобы гарантировать качественное обслуживание наиболее уязвимых слоев населения.
Всеобщий охват услугами здравоохранения: построен на иллюзии
Глобальные усилия по обеспечению всеобщего охвата услугами здравоохранения (ВОУЗ) не просто отклонились от курса — они изначально опираются на ошибочную концепцию. Спустя десять лет после того, как ООН поддержала ускорение перехода к ВОУЗ, и пройдя почти половину пути срока Целей устойчивого развития на период до 2030 года, нам пора сменить вектор дискуссии: с доступности услуг на их качество. В странах, которые ранее считались отстающими, охват медицинской помощью расширился, однако этот прогресс построен на иллюзии, что простое предоставление доступа к медицинской помощи поможет нам обеспечить равноправное медицинское обслуживание для всех.

Глобальный доступ к услугам здравоохранения: 2000 и 2023 годы
Индекс всеобщего охвата услугами здравоохранения по странамНаведите курсор на страну, чтобы увидеть её показатель ВОУЗ
Индекс всеобщего охвата услугами здравоохранения (ВОУЗ) измеряет доступ к основным медицинским услугам по шкале от 0 до 100, включая планирование семьи, охрану здоровья матери и ребенка, иммунизацию, а также лечение инфекционных и неинфекционных заболеваний. Это показатель 3.8.1 ЦУР.
Однако реальность такова, что «отсутствие помощи» стремительно сменяется «некачественной помощью».
В совместном докладе Всемирной организации здравоохранения и Всемирного банка подтверждается, что глобальный доступ к медицинским услугам существенно улучшился, однако их качество, непрерывность и устойчивость сильно различаются. Для миллиардов людей во всем мире всеобщий охват услугами здравоохранения превратился в пустое обещание. Многие полагали, что расширение охвата и отмена платы за услуги автоматически обеспечат равенство. Опыт показал, что это не так.
Сегодня всеобщий охват услугами здравоохранения (ВОУЗ) существует наряду с глубоким неравенством. Такой пациент, как Джозеф, может быть застрахован формально. Такая пациентка, как Фатима, может иметь право на бесплатный прием. Однако система здравоохранения по-прежнему подводит их, если:
- диагностика недоступна или проводится с огромными задержками;
- основные лекарственные средства постоянно отсутствуют в аптеках;
- персонал перегружен, что ведет к некачественному или фрагментарному наблюдению за пациентом;
- больницы, куда направляют больных, взимают неофициальные платежи;
- расходы «из собственного кармана» на транспорт, диагностику и медикаменты остаются катастрофическими, подрывая семейный бюджет.
В подобных случаях охват — это победа бюрократии, но поражение для пациента. На бумаге система достигает целевых показателей ВОУЗ, но на деле терпит крах, поскольку на всех этапах оказания помощи страдает её качество. Справедливость системы должна измеряться не количеством «охваченных» людей, а тем, способна ли она стабильно оказывать качественную помощь тем, кто в ней нуждается больше всего.
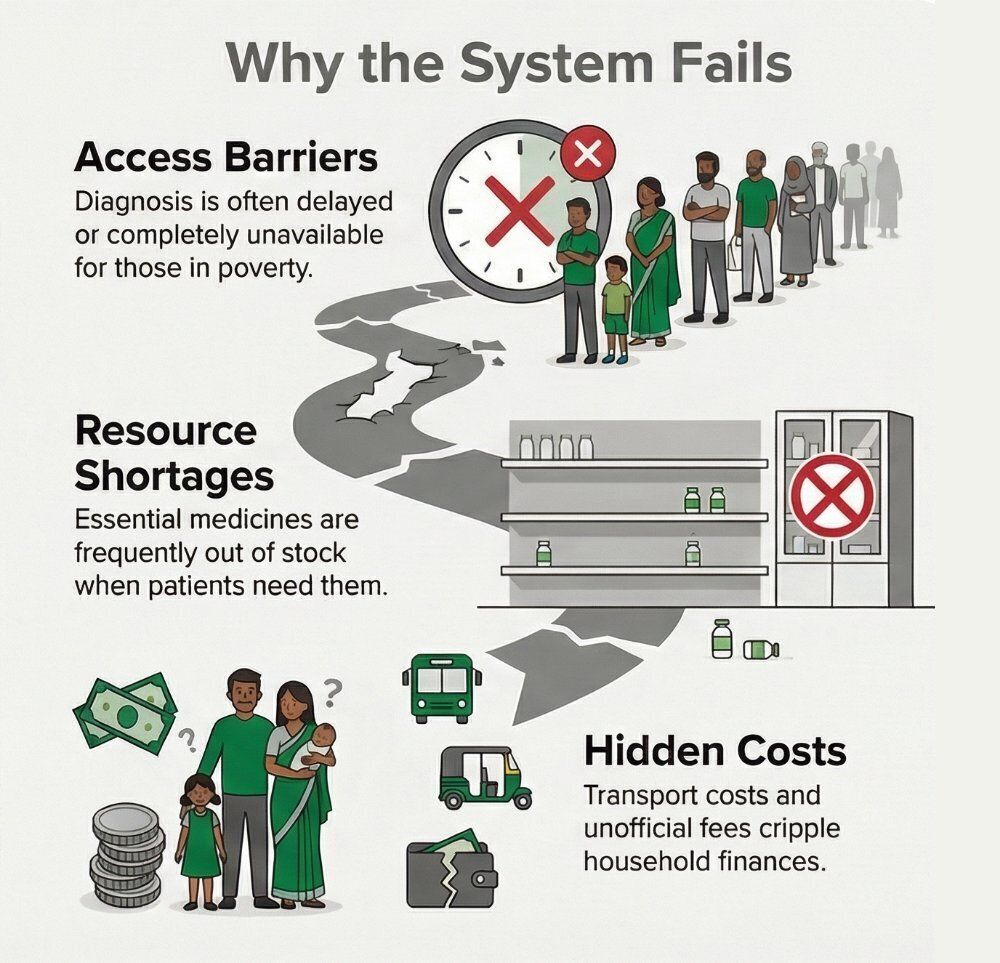

Ранее считалось, что пациенты испытывают недостаток знаний и сталкиваются с финансовыми ограничениями и географическими барьерами. Сегодня они лучше информированы, но при этом слабо защищены. Теперь пациенты знают свои права и доступные методы лечения, однако когда системы не справляются со своими функциями, они теряют доверие к поставщикам медицинских услуг.
В то же время меняется и сам профиль пациентов. Хронические заболевания, такие как сердечно-сосудистые патологии, диабет и ВИЧ, создают долгосрочную экономическую нагрузку на системы здравоохранения, тогда как мультиморбидность – инфекционные заболевания в сочетании с неинфекционными, психическими расстройствами и соматическими болезнями – становится всё более распространённым явлением. Системы здравоохранения, построенные на вертикальных программах, ориентированных на конкретные заболевания, структурно не способны справиться с такой сложностью. В результате пациенты больше не просто исключаются из системы; они включаются в неё на неравных условиях.
Системный подход вместо отдельных программ: мандат на обеспечение справедливости
Сегодня глобальное управление здравоохранением характеризуется наличием многочисленных, но разрозненных учреждений, меняющимися приоритетами доноров, слабой подотчетностью, несогласованной политикой и институциональной изолированностью. Неизбежным следствием этого становится низкое качество медицинского обслуживания. Нам необходима способность организовать технологии, знания и финансовые ресурсы таким образом, чтобы они стабильно служили интересам наименее защищенных слоев населения.
Переход от программ к системам, обеспечивающим справедливость, мог бы существенно изменить ситуацию. Для этого необходимо:
- Переориентация на первичную медико-санитарную помощь (ПМСП): это единственный способ расширить масштабы деятельности и обеспечить справедливость. Подход, основанный на семейной медицине, позволяет базировать обслуживание на долгосрочных, доверительных отношениях, смещая акцент с эпизодического лечения на управление рисками, болезнями, выздоровлением и уходом на протяжении всей жизни. Он может быть специально адаптирован для работы в условиях диагностической неопределенности и борьбы с мультиморбидностью, которая определяет сегодняшнее бремя болезней.
- Безоговорочное обеспечение качества: Всеобщий охват услугами здравоохранения (ВОУЗ) без надлежащего качества исчерпал свои возможности. Нам необходимы минимальные стандарты качества, применимые ко всем, независимо от медицинского учреждения или географического положения. Инвестиции должны быть направлены на системы диагностики, контроля, направления к специалистам и обучения. Подотчетность должна основываться на измеримых результатах в сфере здоровья, а не на целевых показателях использования услуг. Такие организации, как SafeCare, которые измеряют и сертифицируют качество, а также оценивают прогресс, предлагают важнейшие инструменты для содействия более эффективному и безопасному медицинскому обслуживанию.
- Формирование устойчивости для защиты справедливости: система здравоохранения, которая рушится под воздействием стрессовых факторов — будь то пандемия, климатические явления или конфликты, — по своей сути несправедлива. Жизненно важное значение имеют устойчивые системы, которые продолжают оказывать основные услуги, защищают медицинских работников и поддерживают цепочки поставок.



Инновации должны отдавать приоритет уязвимым группам
Инновации, рассчитанные на группы населения с высокими потребностями, должны быть простыми, финансироваться за счёт государственных средств и разрабатываться для условий с ограниченными ресурсами. В отдалённых районах на севере Пакистана, где уровень неонатальной смертности высок, недорогой комплексный набор для ухода доставляется беременным женщинам напрямую через инфраструктуру здравоохранения местных сообществ наряду с научно обоснованными мерами по охране здоровья матери и новорождённого. Этот пример показывает, как можно эффективно оказывать медицинскую помощь в нестабильных условиях.
Приоритетное внимание следует уделять упрощённым протоколам лечения и экспресс-тестированию. Оказание медицинских услуг при таких хронических заболеваниях, как диабет и рак, должно быть комплексным и ориентированным на пациента. Цифровое здравоохранение также открывает огромные перспективы – но только в том случае, если оно охватывает сельское, пожилое, малоимущее население, а также лиц без документов или с низким уровнем грамотности. Инновации должны быть направлены на укрепление систем здравоохранения и отдавать приоритет долгосрочным результатам, а не краткосрочным мерам экстренной гуманитарной помощи.
Вывод очевиден: мы должны перестать считать масштабирование в нестабильных условиях «слишком рискованным». Именно в таких условиях малоимущие слои населения больше всего подвергаются риску получения небезопасного медицинского обслуживания, и именно здесь чаще всего дают сбой процессы внедрения инноваций.
Политический выбор
Всеобщий охват услугами здравоохранения (ВОУЗ) не может зависеть от нестабильной финансовой помощи, личных расходов граждан и разрозненных систем страхования. Для этого необходима приверженность прогрессивному внутреннему финансированию и объединению рисков, что обеспечит реальное перекрёстное субсидирование малоимущих и будет стимулировать развитие первичной медико-санитарной помощи (ПМСП), ориентированной на качество. Справедливость требует целенаправленного перераспределения ресурсов, а не охвата по принципу «просачивания благ сверху вниз».
В конечном итоге всеобщий охват услугами здравоохранения — это политический выбор. Лидерам необходимо уделять приоритетное внимание долгосрочному здоровью населения и подотчётности перед сообществами. Одни только поставщики медицинских услуг не могут обеспечить справедливость в сфере здравоохранения. Работа над социальными и экологическими детерминантами здоровья остается жизненно важной. К 2030 году всеобщий охват услугами здравоохранения должен означать защиту каждого человека от предотвратимых страданий на протяжении всей жизни, независимо от уровня доходов, пола, географического положения, вероисповедания или кризисных ситуаций. Для создания поистине справедливой и устойчивой системы здравоохранения недопустимо соглашаться на меньшее.